当孕期水肿头晕时,留神“子痫”
子痫发作时的表现
症状一:高血压和蛋白尿
刚开始只是血压升高,脚踝略有浮肿,化验尿常规发现有少量尿蛋白,这叫“子痫前期”。孕妈出现高血压、蛋白尿和水肿时,血压太高会造成意识模糊、肝脏肿大、眼底出血、肝功异常、大脑病变等等,严重时会产生子痫,类似于癫痫发作。
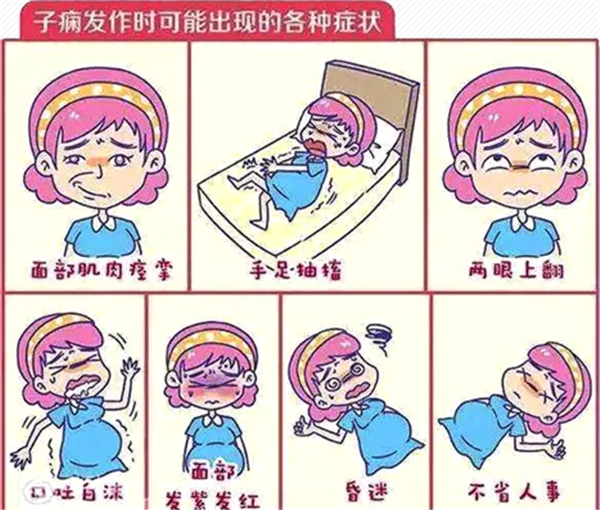
征兆二:身体不适症状
如果前期不控制,病情就会迅猛发展,急剧恶化,孕妇会出现血压在短时间内迅速升高、全身水肿,还有大量尿蛋白的情况。同时会头晕眼花、恶心呕吐、视物不清,随时可能发生抽搐。
在子痫发生前,上述表现不断加重,但也有血压不升高或没有蛋白尿的病人。子痫多在产前发生,但约四分之一的病人也可在产后48小时内发生。
妊娠子痫是什么原因引起的?
子痫——因怀孕而起。子痫,简单说就是“因为怀孕导致的抽风”。
子痫最早叫“妊娠中毒症”,后来子痫与妊娠高血压、子痫前期一起统称妊娠高血压综合征,简称“妊高症”。子痫是孕20周之后妊高症的特殊表现。
妊娠期高血压疾病是妊娠与血压升高并存的一组疾病。发病率约5%~12%,包括妊娠期高血压、子痫前期、子痫等。病因至今不明,因为该病在胎盘娩出后常很快缓解或痊愈,有学者称之为“胎盘病”。但很多学者认为是母体、胎盘、胎儿等众多因素作用的结果。
高危因素为孕妇年龄大于等于40岁;子痫前期病史;高血压、糖尿病、慢性肾炎等疾病;本次妊娠为多胎妊娠、首次怀孕、妊娠间隔时间大于等于10年等。
子痫危害大,被称产科“夺命魔咒”
世界范围内,子痫前期发病率占所有妊娠的3%-5%,如果子痫前期不控制,则病情加重会诱发子痫,出现癫痫症状。而全球约15%的胎儿早产和42%的孕妇死亡由子痫前期导致。
子痫可发生于妊娠期、分娩期和产后24小时内,分别被称为产前、产时和产后子痫,是产科四大死亡原因之一,一旦发生母儿并发症,死亡率明显增加。如果前期控制及时,处理得当,“子痫前期”不会发展成重度妊高症。
即便保守治疗无法控制,及时终止妊娠,也不会危及生命。但如果不及时控制,任由发展,会由于发病急,变化快的特点,引起心力衰竭、颅内出血、胎盘早剥等并发症,胎儿生长受限,对产妇和胎儿危害极大,坊间一度称其为夺命魔咒。

七类孕妇重点检测“子痫”
专家建议以下人群在妊娠20周后,每周进行一次子痫前期检测,否则一旦发生子痫,凶多吉少,死亡率极高。
1. 初次妊娠;
2. 低龄或40岁以上;
3. 有子痫前期家族史;
4. 多胎妊娠;
5. 前次妊娠发生过子痫前期;
6. 合并肾病或高血压;
7. 肥胖。
如何预防子痫?
“子痫”无法预测,只能加强孕期管理,预防“妊娠子痫”产前检查要提高万分警惕!
子痫前期的诊断主要是血压和尿蛋白,但这两项指标因其敏感性、特异性低,均无法准确预测哪些孕妇会发生子痫前期,也无法预料疾病将如何进展,唯一的治疗方法便是适时终止妊娠。因此,时刻提防与预估成为孕期管理的重点。
我国著名妇产专家林巧稚教授当年便呼吁“妊娠不是病,妊娠要防病”,主要就是针对妊高症。及时建档、定期产检、科学孕期管理就能将子痫及时揪出并加以医疗干预,保住产妇及胎儿的性命。
所以,孕妇一定要按时产检,科学饮食,注意控制体重,关注血压,不适随诊。

扫一扫,分享本页





